Можно ли не проснуться после наркоза? Мифы и правда об анестезии
Может ли после анестезии возникнуть тяга к наркотикам?.. Внутривенный наркоз считается более щадящим?.. Насколько оправдана анестезия в случаях, когда можно и потерпеть...
 Недавно на экраны вышел очередной голливудский триллер. Его герой, находясь под наркозом во время операции на открытом сердце, неожиданно приходит в себя, но не в состоянии привлечь внимание врачей. Конечно, сценаристы сопроводили сюжет массой леденящих кровь подробностей, однако сама ситуация не так уж далека от реальности. Случаи интраоперационного пробуждения бывают у одного-двух пациентов из 1 тыс. Обычно они кратковременны и, к счастью, не сопровождаются ни болевыми ощущениями, ни чувством страха, но наглядно иллюстрируют один из недостатков существующих обезболивающих. Современную анестезиологию можно уподобить скорее искусству, чем науке, поскольку механизм действия препаратов досконально не изучен, и анестетики, как и большинство других препаратов, требуют доработки.
Недавно на экраны вышел очередной голливудский триллер. Его герой, находясь под наркозом во время операции на открытом сердце, неожиданно приходит в себя, но не в состоянии привлечь внимание врачей. Конечно, сценаристы сопроводили сюжет массой леденящих кровь подробностей, однако сама ситуация не так уж далека от реальности. Случаи интраоперационного пробуждения бывают у одного-двух пациентов из 1 тыс. Обычно они кратковременны и, к счастью, не сопровождаются ни болевыми ощущениями, ни чувством страха, но наглядно иллюстрируют один из недостатков существующих обезболивающих. Современную анестезиологию можно уподобить скорее искусству, чем науке, поскольку механизм действия препаратов досконально не изучен, и анестетики, как и большинство других препаратов, требуют доработки.
Многие современные анестезирующие вещества по своей структуре и клиническому проявлению сходны с эфиром, действие которого впервые продемонстрировал в 1846 г. зубной врач из Бостона Уильям Мортон. В настоящее время в одной только Северной Америке ежегодно проводятся 40 млн операций под общим наркозом. Но со времен Мортона успехи анестезиологии коснулись в основном усовершенствования систем введения препаратов и стратегии уменьшения их побочного действия.
Используемые сегодня средства для общего наркоза — самые мощные из всех известных супрессантов нервной системы, применяемых в медицине. Они влияют на механизмы регуляции дыхания и сердечной деятельности, а их терапевтическая и токсическая (иногда даже летальная) концентрации очень близки, что следует учитывать при подборе дозы для пациентов с нарушением функций легких и сердца: она должна быть ниже, чем обычно. Однако в таком случае возникает риск кратковременного выхода из наркоза, как в упомянутом кинофильме...
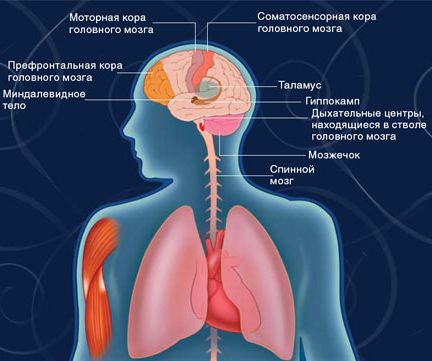
Как основной, так и побочный эффект средств для наркоза обусловливается тем, что все они являются мощными супрессантами нервной системы, влияющими на функционирование головного и спинного мозга, сердца и дыхательных путей. Цель новейших исследований состоит в идентификации тех нейрональных структур и областей, изменение активности которых определяет те или иные особенности состояния пациента, находящегося под наркозом .
Из уст в уста передаются легенды о страшных осложнениях анестезии – от импотенции до классического "от наркоза не проснулся". Насколько оправданы такие опасения?
У каждого анестетика есть свои побочные действия. Самые распространенные – тошнота, рвота, сильная головная боль, слабость, снижение артериального давления. По мере выведения препарата из организма эти неприятности уходят. Потенция от наркоза совершенно не страдает. Наоборот, некоторые пациенты после операции ощущает сексуальное возбуждение.
Практически все анестетики в той или иной степени повреждают клетки головного мозга – часть нейронов гибнет. Расстройства памяти и снижение концентрации внимания могут сохраняться в течение нескольких часов или дней. Но многих они преследуют несколько недель и даже месяцев.
Если человек тяжело и долго просыпается после наркоза, значит ли это, что он ему противопоказан? Если применяются короткодействующие современные препараты, человек полностью приходит в сознание уже через 20-30 минут. Есть препараты, которые выводятся дольше, тогда пациент дольше будет чувствовать сонливость и вялость. Нельзя сбрасывать со счетов и индивидуальную реакцию на тот или иной вид анестезии. Но в целом можно сказать, что нет людей, плохо переносящих наркоз, есть наркоз низкого качества и отсутствие должного контроля за состоянием пациента во время операции.
Старые методы анестезии – на основе галотана, закиси азота или даже кетамина - имеют много противопоказаний и негативно влияют на мозг.
Есть ли риск не проснуться после наркоза?
Реальных смертей от анестезии 1 на 200 тысяч плановых операций – процент мизерный, сравнимый с вероятностью того, что вам случайно упадет на голову кирпич. Основное количество осложнений и летальных исходов происходит по хирургическим причинам. Есть данные о том, что чем глубже наркоз, тем больше риска умереть в течение года после него от самых разных причин – такую закономерность выявило исследование американских ученых, проведенное среди десятков тысяч пациентов, перенесших операции. С чем она связана – тоже неизвестно.
Внутривенный наркоз считается щадящим?
Внутривенная анестезия часто используется для малых операций, например, гинекологического выскабливания. Но многие проводящие их клиники применяют препараты, которые хорошо усыпляют, но плохо обезболивают. Другие добавляют к ним наркотики, после которых еще несколько часов сохраняются расстройства сознания, внимания, мышления. Щадящим такой наркоз по определению быть не может.
Современный наркоз выполняют с использованием ингаляционных анестетиков. Из них в нашей стране доступны изофлюран (признан «золотым стандартом» еще в 90-е годы прошлого века), севофлюран (около 90% всех наркозов в Японии проводится с помощью этого анестетика) и ксенон (на Всемирном конгрессе анестезиологов в Париже ксенон был назван «анестетиком III тысячелетия»). Они оказывают минимальное влияние на внутренние органы и существенно снижают необходимость применения сильнодействующих фармакологических средств. Анестезия превращается в более простой, предсказуемый, безопасный и комфортный процесс.
Не проснется ли пациент во время операции? Такая вероятность есть. При ингаляционной анестезии это случается в 1% случаев, при анестезии закисью азота – в 20%, при использовании кетамина – до 25%. Такое часто случается, например, при экстренном кесаревом сечении, при оказании хирургической помощи пострадавшим от множественных травм, а также в кардиохирургии.
Насколько оправдана анестезия в случаях, когда можно и потерпеть: в стоматологическом кабинете или при несложных операциях? Оправдана всегда. Просто для каждого случая анестетики используют разные: при незначительных вмешательствах – более легкие, местного действия, при серьезной операции – и наркоз серьезный.
Длительная боль сама по себе может привести к расстройствам центральной нервной системы, желудочно-кишечного тракта, эндокринных желез…
Может ли после анестезии или применения обезболивающих средств возникнуть тяга к наркотикам?
Многолетняя практика убеждает: любые лекарства, используемые в лечебных целях, к наркомании не приводят. Даже если наркотические препараты назначают в послеоперационном периоде. Это одна из особенностей человеческой психики – можно сказать, защитный механизм: если наркотик применялся с обезболивающими целями, а не для получения эйфории, привыкания не возникнет.
Выбор анестезии – дело врача или пациент тоже имеет право голоса?
Перед операцией хирург информирует, какой метод анестезии он выбирает в зависимости от патологии, характера и сложности хирургического вмешательства, а больной, если не возражает, "дает подписку" об информированном согласии. Обычно с анестезиологом соглашаются, но и пожелания больного должны быть учтены. Если, скажем, показана спинальная анестезия, а пациент не хочет полностью "присутствовать" на операции (страшен вид прожектора, звяканье инструментов), можно не отключать сознание полностью, но с помощью седативных средств несколько его приглушить, сделать полусонным.
СПРАВКА.
Эндотрахеальный наркоз Анестетик в виде газа или пара подается по резиновой или пластиковой трубке непосредственно в дыхательные пути. При этой методике увеличивается площадь взаимодействия препарата с легкими. Она особенно уместна при операциях на голове и шее.
Ректальная анестезия При "плохих" венах анестетик можно вводить в прямую кишку. Чаще всего клизму используют при проведении анестезии у детей. Сон обычно наступает через 20 минут, и тогда через маску или эндотрахеальную трубку в организм поступают газообразные анестетики для поддержания нужной глубины наркоза.
Блокада нервов Химическое вещество вводят в окружение нервов, от которых зависит чувствительность в месте операции. Регионарная блокада - на участках, отдаленных от места операции; местная - в месте предполагаемого вмешательства; топическая - анестетик наносят на слизистую – например, закапывают в глаз и спинальная - нерв блокируют в том участке, который выходит из вещества спинного мозга, но еще омывается спинно-мозговой жидкостью. Во время операции пациент остается в сознании.
Эпидуральная анестезияАнестетик вводят в пространство между твердой мозговой оболочкой и костной тканью позвонков, контактируя с нервами на участках их выхода из спинного мозга.
Гипноз Вспомогательное средства в анестезиологии. Но не каждый поддается гипнотическому внушению
Акупунктура Китайское иглоукалывание снимает боль во время хирургических операций и может использоваться вместо других способов анестезии
По материалам www.zdr.ru

